L’espoir renaît pour les patients en attente d’une greffe de moelle osseuse
Gaminda, le pionnier en biotechnologie basé à Jérusalem, espère lancer son premier produit pour les patients atteints de leucémie en 2020

L’excitation au sein de la société Gamida Cell, basée à Jérusalem, un fabricant de technologies cellulaires et de thérapies immunitaires, est palpable.
La société spécialisée en biotechnologie a commencé à choisir des patients pour un essai clinique, qui sera la dernière étape, avant le lancement d’un médicament qui, selon lui, aidera à augmenter le succès des transplantations de moelle osseuse chez les patients atteints de cancer du sang et qui les aidera à mieux résister à l’épreuve de la transplantation, une procédure nécessaire pour sauver leur vie.
Les patients participant à l’essai clinique viennent des États-Unis, d’Espagne, des Pays-Bas et de Singapour. Si les résultats de l’essai clinique, comme on l’espère, sont positifs, cela permettrait de commercialiser le produit en 2020, a déclaré la directrice générale de Gamida Cell, Yael Margolin, lors d’un entretien avec le Times of Israël.
« Nous sommes dans une phase de transition passionnante et nous passons d’une entreprise de recherche et de développement, basée en Israël, à une entreprise commerciale internationale », a déclaré Margolin – qui a dirigé l’entreprise au cours des 12 dernières années – depuis son bureau ensoleillé situé au siège de la société de biotechnologie à Jérusalem.
« Nous devons nous préparer à commercialiser le produit. Nous examinons maintenant divers sites en Israël pour une nouvelle usine de fabrication et nous cherchons à embaucher environ 100 personnes. » Ces employés seront ajoutés aux 40 employés de Jérusalem.

Les données cliniques préliminaires ont déjà révélé que le risque que leur principal produit destiné à traiter les patients atteints de cancers du sang, NiCord, ne réponde pas à ses objectifs lors de l’essai clinique de phase 3, « est faible », a ajouté Margolin.
Le médicament a déjà reçu une désignation thérapeutique de la Food and Drug Administration (FDA) des États-Unis, qui est décisive pour la commercialisation du produit. La désignation est donnée à un médicament destiné à traiter une maladie grave ou mortelle et lorsque les conclusions des essais cliniques préliminaires indiquent qu’il peut apporter une amélioration substantielle sur au moins une cible cliniquement significative par rapport aux autres thérapies disponibles. La désignation permet également à l’entreprise d’obtenir plus de conseils de la FDA pour l’aider à apporter le traitement plus rapidement aux patients.
La combinaison du faible risque clinique – risque évalué sur les résultats d’essai précédents – et le risque réglementaire faible, parce que le médicament est développé en étroite collaboration avec la FDA, a poussé l’entreprise à rentrer dans une longue série d’activités visant à étendre ses installations de production pour se préparer pour le jour où NiCord entrera sur les marchés.
La société a annoncé le mois dernier qu’elle avait recueilli 40 millions de dollars auprès d’investisseurs, y compris Novartis, qui est déjà un actionnaire majeur de l’entreprise. Les fonds permettront de financer l’essai clinique de phase 3 du NiCord. La société a également annoncé, le 20 juillet, qu’elle a reçu une subvention de 3,5 millions de dollars du gouvernement israélien qui financera le développement de NiCord et d’autres médicaments que l’entreprise développe, y compris les thérapies pour la drépanocytose, les leucémies et les cancers solides [des cancers qui se développent dans des organismes solides’ comme le sein ou la prostate]. Gamida a également nommé un nouveau médecin en chef, Ronit Simantov, qui sera basé aux États-Unis.
« Le premier marché pour notre médicament sera celui des États-Unis », a déclaré Margolin.

NiCord, qui serait le premier médicament développé par Gamida à entrer sur le marché pharmaceutique – si l’essai se déroule bien – est censé augmenter les chances pour que le processus de transplantation de moelle osseuse réussisse pour les patients qui n’ont pas une moelle osseuse rapidement disponible et d’un donneur parfaitement compatible.
Aujourd’hui, certaines formes de leucémies à haut risque ne peuvent être guéries que si les patients subissent une greffe de moelle osseuse. Pour ce faire, il faut trouver un donneur compatible – à 100 %. Un processus qui, aux États-Unis, dure en moyenne entre trois et quatre mois, – si le patient a de la chance. Parfois, aucun donneur compatible n’est trouvé.
« Il y a 70 000 patients par an dans le monde atteints de leucémie qui ont besoin d’une transplantation de moelle osseuse », a déclaré Margolin.
« C’est une maladie rare. Mais pour cette transplantation, vous avez besoin d’un donneur avec des tissus avec une compatibilité totale. Jusqu’à 50 % des malades n’atteignent pas la phase de transplantation, car ils n’ont pas trouvé de donneur compatible à temps ».
Le sang du cordon ombilical – collecté chez les nouveaux-nés – contient des cellules souches, qui peuvent être utilisées pour traiter certaines maladies. Aujourd’hui, les banques de sang du monde entier stockent le sang provenant de cordon. L’avantage est que, parce qu’il est tellement « jeune », il n’est pas nécessaire d’avoir une correspondance complète des tissus.
« Le grand avantage avec le sang de l’ombilical est que vous n’avez pas besoin d’une compatibilité complète des tissus. Une correspondance partielle suffit », a poursuivi Margolin. « La plupart des patients trouvent généralement au moins une unité de sang provenant du cordon avec lequel ils sont compatibles partiellement ».
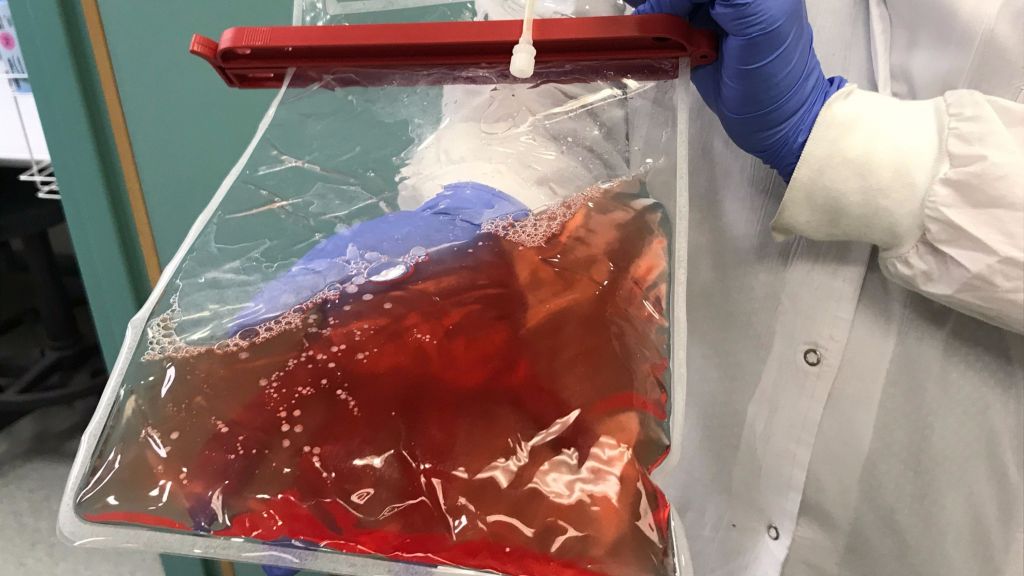
Le problème est que la quantité de cellules dans chaque unité n’est pas énorme, et c’est le nombre de cellules souches du sang ombilical qui est critique pour le succès de la transplantation.
« Notre idée est de tirer profit des avantages du sang provenant du cordon ombilical et de surmonter les limites du nombre de cellules en appliquant notre propre technologie, appelée technologie NAM », a ajouté Margolin. « Cette technologie nous permet de prendre une unité de sang provenant du cordon ombilical et d’élargir le nombre de cellules souches à l’intérieur et d’améliorer leur performance ».
Gamida Cell sélectionne les cellules souches de l’unité et les met en culture avec une molécule appelée Nicotinamide (NAM) – une forme de vitamine B3 – et en ajoutant d’autres ingrédients. Cette culture, pour laquelle l’entreprise détient des droits de propriété intellectuelle, augmente le nombre de cellules souches et améliore leur fonctionnalité, a expliqué Margolin.
Les cellules sont ensuite récoltées de la culture, congelées dans un petit sachet de sang dans une formulation finale prête à être perfusée, puis expédiées vers les hôpitaux par courrier. Les médecins décongèlent le produit au chevet des patients et injectent le liquide en perfusion intraveineuse.
Un processus de trois semaines
« Du début à la fin, notre processus prend trois semaines », a souligné Margolin. « La recherche moyenne d’une moelle osseuse compatible dure de trois à quatre mois ».
L’essai clinique en cours sera mené sur des patients âgés de 16 ans et plus.
Un essai antérieur du médicament a montré que les patients transplantés et qui ont reçu du NiCord ont montré une prise de greffe plus rapide – qui représente le temps nécessaire pour le développement d’une quantité minimale de globules blancs ou de neutrophiles dans le sang. Ce temps réduit de prise de la greffe indique que le patient est moins vulnérable aux infections et aux saignements suite à la transplantation et est une indication que l’on se dirige vers un succès.
Dans les essais cliniques de la phase pilote, le temps médian pour une prise de greffe de neutrophiles avec du NiCord était de 11 jours, alors que cela a mis trois à quatre semaines chez les patients qui ont reçu du sang d’un cordon ombilical standard. Les résultats d’une étude menée à l’université Duke ont également montré un taux d’infection plus faible – 22 % contre 54 %. Et la durée d’hospitalisation était inférieure chez les patients traités au Nicord par rapport à ceux qui ont eu un greffon standard de cordon ombilical, a déclaré Margolin.
Maintenant, la société cherche des patients pour son important essai clinique international, aléatoire et contrôlé de phase 3. Et en février, elle avait annoncé qu’elle avait déjà transplanté son premier patient, dans le cadre de l’essai.
« Nous espérons publier des données positives sur l’étude de phase 3 au premier semestre 2019 et lancer le produit sur le marché en 2020 », a-t-elle déclaré.

Un baril métallique – dans lequel se trouvait un sac congelé de cellules souches d’un cordon ombilical – attendait d’être emmené par un transporteur dans le hall des bureaux de Gamida Cell, prêt à être décongelé et injecté dans un patient quelque part dans le monde.
« Nous avons une infrastructure sophistiquée qui coordonne tout entre la banque de sang et notre site de fabrication et l’hôpital où le patient doit être traité », a précisé Margolin. « Cette infrastructure est à 100 % robuste, mais nous prévoyons d’étendre cette opération pour la commercialisation ».
Les fonds de 40 millions de dollars que la société a réunis le mois dernier devraient être suffisants jusqu’à la fin de 2019. Après cela, elle a ajouté que « toutes les options » sont sur la table : une introduction en bourse, ou une association avec un partenaire stratégique, soit les deux possibilités sont à envisager pour l’avenir.